Σύνδρομο μηροκοτυλιαίας πρόσκρουσης (FAI)
Σύνδρομο μηροκοτυλιαίας πρόσκρουσης (FAI) — Τι Πρέπει να Ξέρετε
Το σύνδρομο μηροκυλιαιας πρόσκρουσης — γνωστό διεθνώς ως FemoroacetabularImpingement ή FAI — είναι μια πάθηση που για χρόνια παρέμενε αδιάγνωστη, αποδιδόμενη σε “μυϊκή καταπόνηση”, “στρεψίμωση” ή απλώς αόριστο βουβωνικό άλγος. Σήμερα γνωρίζουμε ότι αποτελεί μία από τις πιο συχνές αιτίες πόνου ισχίου σε νέους ενεργητικούς ενήλικες και αθλητές, και ότι εάν αφεθεί αδιάγνωστο και αθεράπευτο, μπορεί να οδηγήσει σε πρώιμη οστεοαρθρίτιδα της άρθρωσης. Η έγκαιρη αναγνώριση και η σωστή αντιμετώπιση μπορούν να αλλάξουν δραματικά την πορεία της νόσου.
Τι είναι το FAI και πώς προκαλείται
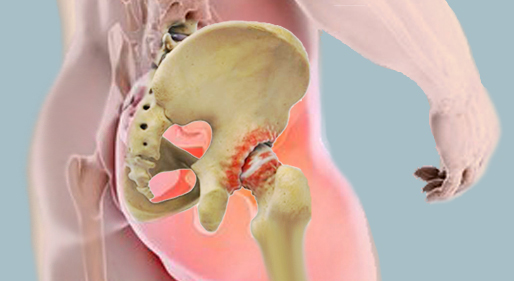
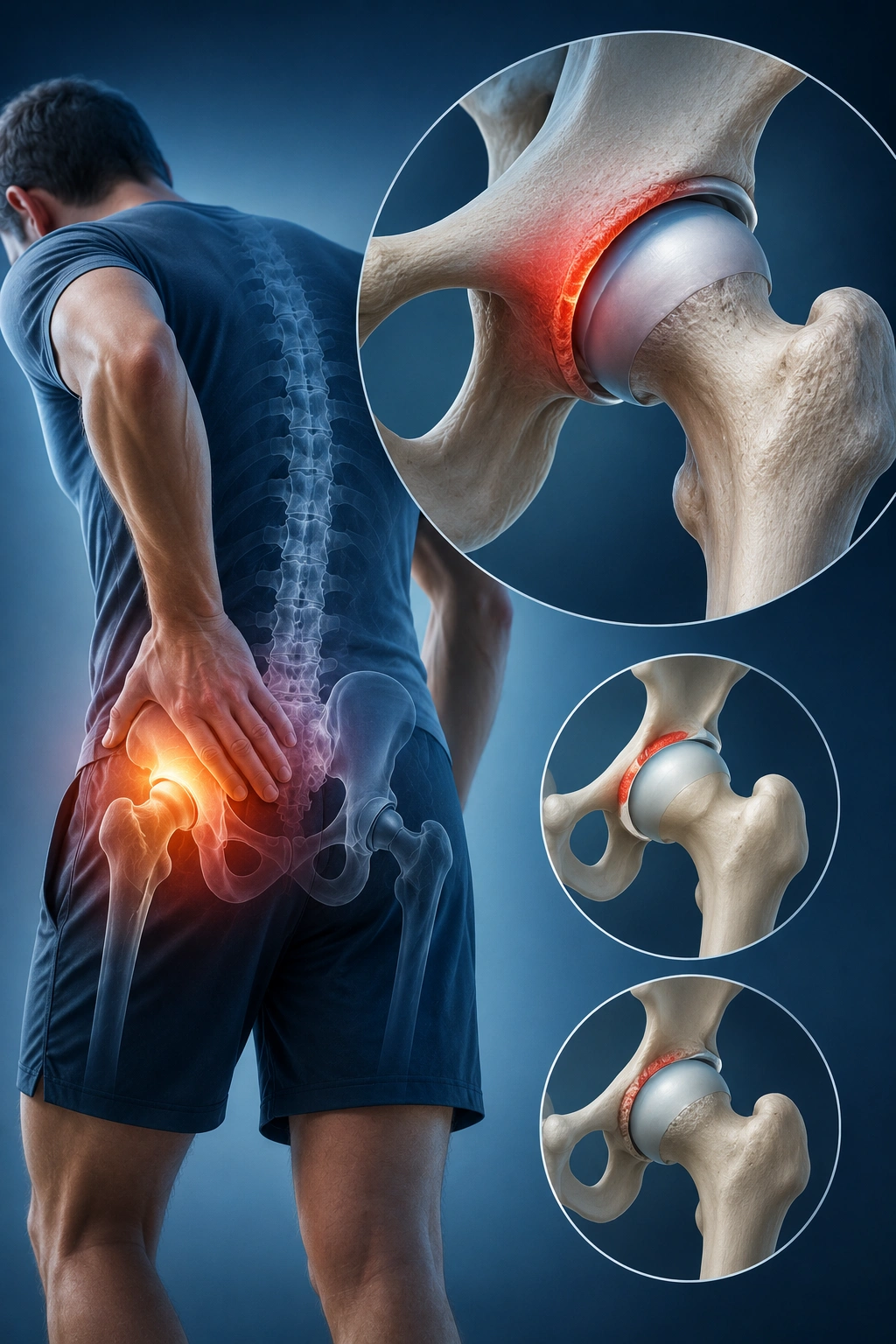
Η μηροκοτυλιαία άρθρωση σχηματίζεται από την κεφαλή του μηριαίου οστού (η “μπάλα”) που εφαρμόζει μέσα στην κοτύλη της λεκάνης (η “υποδοχή”). Σε φυσιολογική ανατομία, αυτή η άρθρωση επιτρέπει μεγάλο εύρος κίνησης χωρίς τριβή ή σύγκρουση μεταξύ των οστών.
Στο FAI, ανατομικές ανωμαλίες της κεφαλής του μηριαίου, της κοτύλης ή και των δύο δημιουργούν μηχανική σύγκρουση (“πρόσκρουση”) κατά τις κινήσεις της άρθρωσης — ιδίως κατά την κάμψη, την εσωτερική στροφή και την προσαγωγή. Αυτή η επαναλαμβανόμενη σύγκρουση τραυματίζει σταδιακά τον χόνδρο και το χείλος (labrum) της κοτύλης, οδηγώντας σε φλεγμονή, πόνο και τελικά εκφύλιση.
Διακρίνουμε τρεις τύπους FAI:
Ο τύπος Cam (από τη λέξη “έκκεντρο”) χαρακτηρίζεται από ανώμαλη μορφολογία της κεφαλής του μηριαίου — συνήθως μια “καμπούρα” στη σύνδεση κεφαλής-αυχένα που εισέρχεται βίαια μέσα στην κοτύλη κατά την κάμψη. Είναι πιο συχνός σε νέους άνδρες και αθλητές.
Ο τύπος Pincer (τανάλια) οφείλεται σε υπερκάλυψη της κεφαλής από την κοτύλη — η κοτύλη είναι βαθύτερη από το κανονικό ή έχει ανώμαλο προσανατολισμό, με αποτέλεσμα να “τσιμπά” τους μαλακούς ιστούς κατά την κίνηση. Απαντάται συχνότερα σε γυναίκες μέσης ηλικίας.
Ο μικτός τύπος (combined) συνδυάζει χαρακτηριστικά και των δύο και είναι στην πράξη ο πιο συχνός.
Ποιοι κινδυνεύουν περισσότερο
Το FAI δεν εμφανίζεται τυχαία. Υπάρχουν συγκεκριμένα χαρακτηριστικά που αυξάνουν σημαντικά τον κίνδυνο. Οι αθλητές που ασκούνται εντατικά κατά την παιδική και εφηβική ηλικία — ιδίως σε αθλήματα με επαναλαμβανόμενες κινήσεις κάμψης ισχίου όπως ποδόσφαιρο, χόκεϊ, μπαλέτο, πολεμικές τέχνες και ποδηλασία — εμφανίζουν υψηλότερη συχνότητα ανατομικών ανωμαλιών τύπου Cam. Η υπόθεση είναι ότι οι επαναλαμβανόμενες κρούσεις κατά την ανάπτυξη διαμορφώνουν ανώμαλα την κεφαλή του μηριαίου.
Επιπλέον, άτομα με οικογενειακό ιστορικό δυσπλασίας ισχίου, με ιστορικό νόσου Perthes ή ολίσθησης επιφύσεως κεφαλής μηριαίου (SCFE) παρουσιάζουν αυξημένη επίπτωση FAI. Σημαντικό: ανατομικές ανωμαλίες τύπου FAI εντοπίζονται απεικονιστικά και σε ασυμπτωματικά άτομα — η παρουσία της ανωμαλίας δεν σημαίνει αυτόματα νόσο.
Συμπτώματα: Πώς εκδηλώνεται το FAI
Το κλασικό σύμπτωμα είναι πόνος στη βουβωνική χώρα — βαθύς, δύσκολα εντοπίσιμος, που συχνά περιγράφεται από τον ασθενή σχηματίζοντας ένα “C” με το χέρι γύρω από το ισχίο (το λεγόμενο “C-sign”). Ο πόνος επιδεινώνεται με παρατεταμένη καθιστή θέση, με την είσοδο και έξοδο από αυτοκίνητο, με δραστηριότητες που απαιτούν κάμψη ισχίου (κάθισμα σε χαμηλή καρέκλα, σκύψιμο) και με αθλητικές δραστηριότητες.
Συχνά συνοδεύεται από αίσθηση “κλειδώματος” ή “τσακίσματος” στην άρθρωση, δυσκαμψία το πρωί ή μετά από ακινησία, και μειωμένο εύρος κίνησης — ιδίως δυσκολία στην εσωτερική στροφή του ισχίου. Σε αθλητές, ο πόνος εμφανίζεται συνήθως κατά ή μετά την προπόνηση και σταδιακά επηρεάζει την απόδοση.
Διάγνωση: Η σημασία της συνδυαστικής αξιολόγησης
Η διάγνωση FAI βασίζεται στον συνδυασμό τριών στοιχείων: κλινικής εξέτασης, απεικονιστικών ευρημάτων και ιστορικού συμπτωμάτων. Κανένα από τα τρία από μόνο του δεν αρκεί.
Κατά την κλινική εξέταση, το τεστ FADIR (κάμψη 90°, προσαγωγή, εσωτερική στροφή) προκαλεί πόνο στη βουβωνική χώρα και αποτελεί το πιο ευαίσθητο κλινικό σημείο για FAI. Το τεστ FABER (κάμψη, απαγωγή, εξωτερική στροφή) αξιολογεί συνοδό παθολογία.
Από απεικονιστικής πλευράς, η απλή ακτινογραφία ισχίου σε συγκεκριμένες προβολές (AP λεκάνης, Lauenstein ) αποκαλύπτει τις ανατομικές ανωμαλίες. Η μαγνητική τομογραφία ιδανικά με ενδαρθρική έγχυση σκιαγραφικού (MRI arthrogram) — εκτιμά την κατάσταση του χειλέος (labrum) και του χόνδρου, παρέχοντας κρίσιμες πληροφορίες για την επιλογή θεραπείας.
Θεραπευτικές επιλογές: Από τη συντηρητική στη χειρουργική
Η θεραπεία FAI εξατομικεύεται ανάλογα με τη σοβαρότητα των συμπτωμάτων, τον βαθμό βλάβης χόνδρου και χειλέος, την ηλικία και τις απαιτήσεις του ασθενούς.
Η συντηρητική θεραπεία είναι η πρώτη γραμμή αντιμετώπισης και περιλαμβάνει τροποποίηση δραστηριοτήτων, φυσικοθεραπεία με έμφαση στην ενδυνάμωση γλουτιαίων και σταθεροποιητών ισχίου, αντιφλεγμονώδη αγωγή και ενδαρθρικές εγχύσεις για έλεγχο του πόνου. Σε ασθενείς με ήπια συμπτώματα, μικρές ανατομικές ανωμαλίες και χωρίς σημαντική βλάβη χειλέος, η συντηρητική θεραπεία μπορεί να αποδώσει ικανοποιητικά αποτελέσματα.
Η αρθροσκοπική χειρουργική επέμβαση ενδείκνυται όταν η συντηρητική θεραπεία αποτύχει ή όταν υπάρχει σημαντική βλάβη χειλέος που απαιτεί επιδιόρθωση. Κατά τη διαδικασία, ο χειρουργός διορθώνει την ανατομική ανωμαλία (οστεοπλαστική του Cam ή/και Pincer) και επιδιορθώνει ή εκτομή το κατεστραμμένο χείλος. Τα αποτελέσματα της αρθροσκοπικής θεραπείας FAI είναι γενικά πολύ ικανοποιητικά — ιδίως σε νέους ασθενείς χωρίς προχωρημένη αρθρίτιδα — με 80–90% των ασθενών να αναφέρουν σημαντική βελτίωση.
Πρόγνωση και πρόληψη επιπλοκών
Το FAI που αντιμετωπίζεται έγκαιρα έχει εξαιρετική πρόγνωση. Ο κύριος κίνδυνος της αθεράπευτης πάθησης είναι η επιταχυνόμενη φθορά του χόνδρου και η ανάπτυξη πρώιμης οστεοαρθρίτιδας — η οποία σε σοβαρές περιπτώσεις μπορεί να οδηγήσει σε αρθροπλαστική ισχίου σε σχετικά νέα ηλικία.
Αντίθετα, ο ασθενής που διαγιγνώσκεται και θεραπεύεται πριν αναπτυχθεί σημαντική χονδρική βλάβη έχει κάθε λόγο να επιστρέψει στο αθλητισμό και τις καθημερινές δραστηριότητες χωρίς περιορισμούς. Η διατήρηση ισχυρής μυϊκής υποστήριξης γύρω από το ισχίο και η αποφυγή ακραίων θέσεων κάμψης αποτελούν τους κύριους πυλώνες μακροπρόθεσμης προφύλαξης.
Συχνές Ερωτήσεις (FAQ)
Πώς καταλαβαίνω αν έχω FAI και όχι απλώς μυϊκό πόνο στη βουβωνική; Ο μυϊκός πόνος βουβωνικής είναι συνήθως επιφανειακός, εντοπίζεται με ψηλάφηση και υποχωρεί με ανάπαυση σε λίγες ημέρες. Ο πόνος του FAI είναι βαθύς, δύσκολα εντοπίσιμος, επιμένει για εβδομάδες ή μήνες και επιδεινώνεται με συγκεκριμένες θέσεις όπως η βαθιά κάμψη ισχίου. Εάν ο πόνος επιμένει πάνω από 4–6 εβδομάδες, απαιτείται ορθοπεδική εκτίμηση.
Μπορεί το FAI να θεραπευτεί χωρίς χειρουργείο; Σε επιλεγμένους ασθενείς, ναι. Εάν τα συμπτώματα είναι ήπια, η ανατομική ανωμαλία μικρή και δεν υπάρχει σημαντική βλάβη χειλέος, η φυσικοθεραπεία και η τροποποίηση δραστηριοτήτων μπορεί να αρκούν. Ωστόσο η ανατομική αιτία δεν “διορθώνεται” συντηρητικά — η φυσικοθεραπεία διαχειρίζεται τα συμπτώματα και αντισταθμίζει τη μηχανική ανωμαλία, δεν την εξαλείφει.
Πόσο καιρό διαρκεί η αποκατάσταση μετά από αρθροσκόπηση για FAI; Η επιστροφή στις καθημερινές δραστηριότητες γίνεται συνήθως σε 2–4 εβδομάδες. Η επιστροφή στον αθλητισμό απαιτεί 3–6 μήνες εντατικής φυσικοθεραπείας, ανάλογα με την έκταση της επιδιόρθωσης που πραγματοποιήθηκε. Η ρήξη χειλέος που επιδιορθώθηκε απαιτεί μεγαλύτερο χρόνο σε σχέση με την απλή οστεοπλαστική.
Είναι κληρονομικό το FAI; Υπάρχει οικογενής προδιάθεση — μελέτες σε διδύμους έχουν δείξει γενετική συνιστώσα στην ανάπτυξη ανατομικών ανωμαλιών FAI. Δεν κληρονομείται ως μονογονιδιακή νόσος, αλλά η τάση για ανώμαλη ανάπτυξη της άρθρωσης μπορεί να εκδηλωθεί σε πολλά μέλη της ίδιας οικογένειας.
Μπορώ να συνεχίσω να αθλούμαι με FAI; Εξαρτάται από τα συμπτώματα και τον βαθμό βλάβης. Σε ήπιες περιπτώσεις, η τροποποιημένη άσκηση — αποφυγή ακραίων θέσεων κάμψης, μείωση έντασης — είναι εφικτή. Σε περιπτώσεις με σοβαρό πόνο ή τεκμηριωμένη βλάβη χειλέος, η συνέχιση αθλητισμού υψηλής έντασης επιταχύνει τη βλάβη και αναβάλλεται μέχρι την θεραπεία.
Πόσο συχνό είναι το FAI στον γενικό πληθυσμό; Ανατομικές ανωμαλίες συμβατές με FAI εντοπίζονται σε απεικονίσεις στο 10–15% του γενικού πληθυσμού, αλλά μόνο ένα μέρος αυτών εμφανίζει συμπτώματα. Σε αθλητές υψηλού επιπέδου — ιδίως ποδοσφαιριστές και χοκεϊστές — η συχνότητα ανατομικών ανωμαλιών τύπου Cam ανέρχεται σε 50–70%.
Το FAI μπορεί να οδηγήσει σε αρθροπλαστική ισχίου; Εάν αφεθεί αδιάγνωστο και προχωρήσει σε εκτεταμένη χονδρική βλάβη, ναι. Αυτός είναι και ο κύριος λόγος που η έγκαιρη διάγνωση έχει τόση σημασία. Ασθενείς με FAI που αντιμετωπίζονται πριν αναπτυχθεί σοβαρή αρθρίτιδα έχουν εξαιρετικές πιθανότητες να αποφύγουν την αρθροπλαστική για δεκαετίες ή και οριστικά.
Το FAI είναι μια πάθηση που δεν συγχωρεί την καθυστέρηση στη διάγνωση. Ο νέος ενεργητικός ασθενής που παρουσιάζει επίμονο βουβωνικό άλγος χρωστά στον εαυτό του να το διερευνήσει σωστά — όχι να το αποδίδει αόριστα σε “στρεψίμωση” ή να το ανέχεται ως “επαγγελματικό κίνδυνο” του αθλητισμού. Με τη σωστή διάγνωση και θεραπεία, η πλήρης επιστροφή σε υψηλό επίπεδο δραστηριότητας είναι απόλυτα εφικτή.






Comments are closed